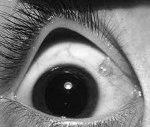
кіста кон'юнктиви - Поліетіологічне захворювання, яке характеризується появою полого тонкостенного освіти, заповненого транссудатом. Спільними симптомами для всіх форм патології є сльозотеча, відчуття піску або стороннього тіла в оці.
Діагностика грунтується на проведенні фізикального обстеження, даних офтальмоскопії, біомікроскопії, візіометріі, тонометрии і гістологічного дослідження післяопераційного матеріалу. Специфічне лікування - ексцизія патологічного утворення в межах здорових тканин. Консервативна терапія малоефективна.
кіста кон'юнктиви
Кіста кон'юнктиви є вроджене або придбане полостное освіту з внутрішньо-або субепітеліальним розташуванням. Близько 22% від усіх доброякісних новоутворень кон'юнктиви становить дермоїдна кіста. У 0,25% випадків до розвитку даної патології призводить операція з приводу усунення страбізм (косоокості). У 50% причиною післяопераційної кісти стає хірургічне втручання на латеральної, в 41,6% - на середній і 8,1% - на нижній прямому м'язі. Згідно з отриманими в практичній офтальмології статистичними даними, післяопераційні кісти частіше формуються в молодому віці. Чоловіки більш схильні до розвитку захворювання (62%). 5,7% пацієнтів після видалення очного яблука стикаються з проблемою появи субепітеліальних кістозних утворень.
Причини кісти кон'юнктиви
Вроджені кісти кон'юнктиви є генетично детермінованими захворюваннями органу зору. Дермоїд - це тератома. яка зустрічається ізольовано або в комплексі з іншими проявами синдрому Гольденхара (аномалії будови вушних раковин, нижньої щелепи, мови, неба і зубів), деформації Маделунга або синдрому зябрових дуг. Причиною розвитку дермоїдна кісти стає порушення диференціації зародкових листів, що дають початок структурам очного яблука.
У більшості випадків кісти кон'юнктиви є наслідком поствоспалітельной фіброзу, який виникає у пацієнтів з кон'юнктивітом бактеріального, вірусного або грибкового походження, склеритом, каналікулітів. рідше блефаритом в анамнезі. Простежується етіологічна зв'язок між даною патологією і придбаної дилатацией вивідних проток додаткових слізних залоз. Внутрішньоепітеліальний кісти часто утворюються після травмування очей, тривалого тертя вій при завороту або вивороті століття. Підепітеліальному кісти можуть ставати наслідком оперативного втручання. Причини розвитку ретенційних кістозних утворень - обструкція вивідних проток сальних залоз Краузе і Вольфрінга, порушення лімфовідтоку.
Придбані форми можуть розвиватися після хірургічного лікування косоокості або видалення очного яблука методом евісцераціі з резекцією заднього полюса і збереженням рогівки. Тригером ранніх ускладнень після хірургічного лікування страбізм часто виступає неякісне накладення шва на кон'юнктиву, що приводить до порушення розташування теноновой капсули. У пізньому післяопераційному періоді причиною утворення кіст стає проникнення клітин з теноновой капсули в ділянці склеральним тунельного розрізу.
Кістозні утворення після евісцераціі розвиваються в області опорно-рухової кукси (ОДК). Етіологічним фактором є посилена проліферація клітин кон'юнктиви лимбальной зони. При порушенні конгруентності дотичних поверхонь протеза і ОДК в порожнині очниці різко змінюється тиск. Різна ступінь тиску на прилеглі тканини і їх тривалий травмування призводять до утворення кісти за типом мозолі.
Симптоми кісти кон'юнктиви
Виділяють наступні форми кісти кон'юнктиви: дермоїдна, имплантационная (травматична, післяопераційна), ретенційна і поствоспалітельная. Кістозні утворення можуть бути поодинокими або множинними, одно- або багатокамерними. Поодинокі зустрічаються як у верхніх, так і в нижніх відділах очного яблука, множинні - переважно в проксимальному зводі кон'юнктиви. Характерним місцем розташування підепітеліальному кіст є полумісячну освіту. Внутрішньоепітеліальний освіти являють собою скупчення келихоподібних клітин, розташованих у верхньому відділі бульбарной кон'юнктиви.
Спільними для всіх форм захворювання є такі симптоми як сльозотеча, відчуття піску або стороннього тіла в оці. Кісти невеликого розміру зазвичай безболісні і не впливають на гостроту зору. Збільшення обсягу патологічного освіти призводить до синдрому здавлювання, появи тупий розпирала болю і зниження зорових функцій. Під час змикання очей або при моргання відбувається постійна травматизація кісти віями, що стає причиною мікропошкодження, гіперемії та подразнення кон'юнктиви. Можливо приєднання клінічної картини вторинного кон'юнктивіту.
Вроджена дермоїдна кіста кон'юнктиви, як правило, виявляється в ранньому дитячому віці. Батьки виявляють у дитини невелике округле утворення блідо-жовтого кольору, яке частіше локалізується у верхніх латеральних відділах очі. При народженні розмір дермоіда становить до 5 мм. Відсутність своєчасного лікування призводить до того, що кіста поступово збільшується в розмірі і може закривати більшу частину ока аж до місця проекції слізної залози, що супроводжується різким порушенням зорових функцій. У рідкісних випадках кістозне освіту проростає в скроневу зону.
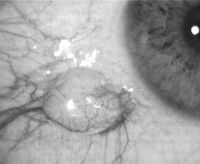
Ретенційна кіста має вигляд невеликого тонкостінного пляшечки, заповненого прозорим вмістом. Характеризується безсимптомним перебігом, в рідкісних випадках можлива спонтанна ремісія. При розташуванні кістозних утворень на передній поверхні ОДК в разі анофтальм пацієнти скаржаться на дискомфорт і суб'єктивне відчуття зміщення косметичного протеза.
Діагностика кісти кон'юнктиви
У пацієнтів з дермоидной кістою кон'юнктиви при об'єктивному обстеженні визначається жовтувате утворення, що має неоднорідну структуру. При пальпації вдається виявити незначну рухливість. Консистенція щільна, поверхня гладенька. Методом офтальмоскопии визначається збліднення латеральних відділів диска зорового нерва. Гістологічне дослідження післяопераційного матеріалу або біопсія кісти дозволяють виявити ліпідні включення, клітини потових залоз, в рідкісних випадках - фолікули волосся. При великому розмірі освіти методом візіометріі виявляється зниження гостроти зору, при тонометрії - підвищення внутрішньоочного тиску (ВОТ).
Пацієнти з кістою поствоспалітельной походження вказують на кон'юнктивіт, склерит, каналікуліт або блефарит в анамнезі. При фізикальному обстеженні візуалізуються ін'єкція судин і гіперемія кон'юнктиви. Кістозне освіту правильної округлої форми близько 3-5 мм в діаметрі. Ретенційна кіста не супроводжується зміною прилеглих структур очного яблука. При біопсії вмісту ознаки запалення відсутні. Гострота зору не порушена, підвищення ВГД не спостерігається. При офтальмоскопії очного дна диск зорового нерва без змін.
Імплантаційна кіста травматичного генезу може супроводжуватися місцевою запальною реакцією у вигляді гіперемії і набряку кон'юнктиви. Часто виявляються вогнища крововиливу. Ступінь зниження гостроти зору залежить від тяжкості травми. Методом офтальмоскопии і біомікроскопії можна оцінити глибину ураження. При пункції кісти ознаки запалення вмісту відсутні. При дислокації косметичного протеза внаслідок утворення післяопераційної кісти спостерігаються розширення очної щілини і порушення змикання повік.
Лікування кісти кон'юнктиви
Консервативне лікування кісти кон'юнктиви зводиться до місцевого застосування глюкокортикостероїдів з подальшим введенням в кістозну порожнину розчину тріхлорацетіловой кислоти, що володіє склерозирующими властивостями. Більш ефективним методом прийнято вважати хірургічну ексцизії патологічного утворення в межах здорових тканин. Оперативне втручання проводиться під регіонарної анестезією або епібульбарной крапельним знеболенням. При великому обсязі кістозних утворень для їх видалення слід використовувати радіохвильової ніж, оскільки ця методика дозволяє уникнути великої площі опіку, забезпечує надійну коагуляцію судин і дає можливість повністю видалити капсулу, що запобігає розвитку рецидивів.
Перед проведенням оперативного втручання в порожнину кісти під місцевою анестезією вводиться контраст (метиленовий синій). Видаленню підлягають тільки пофарбовані тканини. Місцезнаходження кістозних утворень необхідно коагулировать і накласти безперервний розсмоктується шов. При великому післяопераційному дефекті рекомендована пластика з використанням аутотрансплантата. Протягом 2 тижнів після операції слід проводити інстиляції антибактеріальних крапель, що містять тобраміцин. При невеликому розмірі кісти допустимо лазерне видалення. Даний метод не призводить до розвитку косметичних дефектів, але при великому обсязі кістозних утворень супроводжується підвищенням температури їх вмісту. У разі самовільного розриву капсули в ході оперативного втручання можливий опік кон'юнктиви.
Прогноз і профілактика кісти кон'юнктиви
Неспецифічна профілактика кісти кон'юнктиви полягає в дотриманні гігієни очей і попередженні травматичних ушкоджень. При виявленні патологічних утворень на кон'юнктиві у дитини необхідно пройти огляд у офтальмолога. При обтяженому сімейному анамнезі з приводу дермоіда консультації у фахівця показані 2 рази в рік. З метою профілактики рецидивів захворювання перші 2-3 місяці після оперативного втручання слід уникати підвищених зорових навантажень. Специфічних превентивних заходів не розроблено. Прогноз при своєчасній діагностиці та лікуванні сприятливий для життя і працездатності. Зниження гостроти зору і підвищення внутрішньоочного тиску спостерігається тільки при великому розмірі кісти.