Шлуночковатахікардія - це збільшення скорочень шлуночка, які з'являються і зникають раптово. Серцебиття доходить до 120 ударів за хвилину. При цьому зберігається стабільний ритм серця.
Це одна з найважчих патологій ритму серця. Поява шлуночкової тахікардії становить небезпеку для життя людини, тому затримуватися з лікуванням не можна. Найчастіше тахікардія проявляє себе не як самостійна хвороба, а як супутній симптом - реакція серця на імпульси нервової системи.
Існує 2 форми цього захворювання:
- Поліморфна.
Характеризується тим, що є кілька вогнищ виникнення тахікардії. Може з'явитися від передозування будь-яких лікарських препаратів або на генетичному рівні передатися від батьків до дітей. - Мономорфная.
Існує тільки одне джерело походження прискореного серцебиття при наявності ураження серця.
Це що стосується форм виникнення шлуночкової тахікардії. Зазвичай проявляється шлуночкова пароксизмальна тахікардія (ЖПТ) - це раптово з'являється і раптово зникає напад серцебиття. Пароксизм (загострення) трапляється з різних причин і має різні форми. За перебігом хвороби можуть бути такі форми:
- Пароксизмальна нестійка шлуночкова тахікардія. Тривалість нападу - 30 секунд. Такі загострення практично не впливають на пересування крові по судинах.
- Пароксизмальна стійка шлуночкова тахікардія. Спалах триває більше 30 секунд і впливає на пересування крові по судинах.
- Що стосовно третього варіанту, то тут має місце хронічна шлуночковатахікардія. Дуже часто повторювані досить короткі напади. Така форма поступово призводить до порушення пересування крові по судинах.

- Синусова. Характеризується тим, що синусовий ритм при такому захворюванні збільшується і стає більш ніж 100 ударів в хвилину. Але при цьому зберігається правильний серцевий ритм. Синусовий ритм з'являється з синусового вузла - головного стимулятора імпульсу ритму серця. Тобто нормальне або прискорене серцебиття викликається працездатністю синусового вузла.
Ділиться на такі види:
- лікарська (виникає внаслідок передозування або несумісності препарату),
- токсична (проявляється в результаті вживання токсичних речовин - кави, тютюну),
- гипоксическая (з'являється як результат нестачі кисню в крові),
- нейрогенная (розвиток дають неврози і психози).
Являє собою хаотичну електричну інтенсивність міокарда шлуночків. У момент фібриляції шлуночків їх скорочення зупиняються, тобто зупиняється кровообіг. Супроводжується втратою свідомості, відсутністю дихання і серцевих тонів. Фібриляція є причиною раптової смерті в певних випадках.
Симптоматика і причини
Тахікардія може протікати безсимптомно. Симптоми проявляються в разі більш важких форм хвороби. Часте серцебиття - єдина видима причина проблем з серцем. Іноді турбують болі в районі серця. Часто причиною звернення до лікаря можуть бути такі ознаки тахікардії. як запаморочення, періодична втрата свідомості, загальна слабкість, відчуття паніки, нестачі повітря.
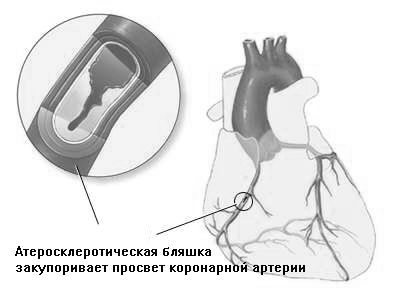
Найчастіше шлуночковатахікардія виникає у людей, які хворіють на ішемічну хворобу серця. Чоловіки страждають на цю хворобу в 2 рази частіше, ніж жінки. Є ще такі причини, що призводять до ЖПТ:
- запалення серцевої тканини, викликане інфекційними захворюваннями,
- кардіоміопатія,
- інфаркт міокарда, в цій ситуації відбувається некроз серцевої тканини в результаті недостатнього кровопостачання,
- дисплазія правого шлуночка - являє собою заміщення м'язової тканини серця правого шлуночка жирової та сполучної тканиною,
- недостатнє кровопостачання серця,
- генетична схильність,
- передозування серцевих медикаментів,
- хірургічне втручання на серці,
- зниження вмісту корисних речовин, які беруть участь в обмінних процесах в організмі.
Нерідко тахікардія проявляється у вагітних. Її причиною може бути зміна гормонального фону жінки, часті токсикози. Обов'язково слід звернутися до лікаря, але, швидше за все, серйозних причин не виявиться. Головне - приймати вітаміни, як можна більше часу проводити на свіжому повітрі, повноцінно харчуватися і відпочивати.
Незалежно від причин виникнення цього захворювання, слід пройти ретельну діагностику.
діагностика
Перш за все, лікар-кардіолог повинен провести розгорнутий опитування хворого для детального вивчення симптомів. Тобто з'ясувати, чи є перенесені захворювання серця, які препарати приймає хворий, відзначалися випадки раптової смерті в сім'ї. Лікар повинен провести детальний огляд пацієнта: вивчити поверхню шкіри, виміряти пульс, тиск, прослухати ритми серця. Пацієнт повинен здати загальний аналіз крові і сечі для виявлення супутніх захворювань.
Існують радіонуклідні методики дослідження - це визначення стану серця за допомогою випромінювання від введеного радіофармацевтичних препаратів. Такі методики дозволяють виявити пошкоджену ділянку серцевого м'яза.
Коронароангіографія - дослідження судин серця і порожнини шлуночків. Дозволяє визначити наявність звуження судин серця, аневризма шлуночків, що є найбільш поширеною причиною шлуночкової тахікардії.

Продіагностувати пацієнта, лікар призначає відповідне для нього лікування в залежності від основного захворювання, яке викликало шлуночкову тахікардію. Основним предметом лікування повинна бути нормалізація серцебиття. Її можна досягти двома способами:
- електроімпульсна терапія - це лікування порушень серцебиття за допомогою впливу електричних імпульсів на нього,
- антиаритмічні препарати (вони діють так само, а вводяться внутрішньовенно).
Це що стосується хворих, які страждають нестабільним станом.
Якщо говорити про стабільний стан, то лікування можна почати з прийому медикаментів.
Препарати, якими користуються для усунення тахікардії, - це Лідокаїн і Прокаїнамід. Вони усувають пароксизм в серце.
Головна мета лікування тахікардії - запобігання раптової смерті, а не тільки усунення пароксизму. Найкраще це досягається імплантацією кардіовертера, дефібрилятора. Показаннями до такого виду лікування є:
- Клінічна смерть, причиною якої була шлуночковатахікардія.
- Стійкий варіант шлуночкової тахікардії з постійними нападами.
- Дисфункція лівого шлуночка, яка вказує на високий ризик виникнення найближчим часом шлуночкової тахікардії.
Дефібриляція є крайнім методом лікування тахікардії. Її застосовують при зупинці серця, щоб уникнути раптової смерті. Суть полягає в тому, що електричний струм слабкої сили, але високої напруги надає переважна дію на біоелектричні імпульси. Тобто через серце пропускається електричний розряд високої напруги з низькою силою струму. Цей метод також застосовують при фібриляції шлуночків.
Ще одним ефективним методом лікування цього захворювання є застосування кардіостимулятора. Операція по його установці досить проста і не тягне за собою ніяких ризиків і загроз. Мета кардіостимулятора - виявляти патології і забезпечувати нормальну роботу серця за допомогою електричних імпульсів.

Будь-який вид лікування призначається кардіологом. Залежно від виду і форми шлуночкової тахікардії вибирається найбільш підходящий варіант.
профілактика
Також існує народний засіб профілактики шлуночкової тахікардії: вживання заспокійливих напоїв. Такий напій легко робиться в домашніх умовах. Потрібно взяти 1 л меду і сік 10 лимонів, змішати все це і вживати замість чаю. Такий напій тонізує і заспокоює при повсякденних стресах і переживаннях.
Дотримуватися цих профілактичних заходів, якщо є шлуночковатахікардія, не так вже й складно. Адже результат виправдовує всі очікування. Здоров'я з'являється там, де починається профілактика захворювань.
- Як лікувати себорейний дерматит на обличчі народними засобами в домашніх умовах
- Кишкові коліки симптоми лікування у дорослих
- Варикоз після пологів: причини, ефективне лікування
- Паразити в печінці людини: симптоми, лікування аптечними ліками і народними засобами
- Дисплазія шлунка 1 ступеня - лікування, діагностика, причини